Prandin за лечение на диабет
Марка: Prandin
Родово име: repaglinide
Съдържание:
описание
фармакология
Показания и употреба
Противопоказания
предпазни мерки
Нежелани реакции
свръх доза
дозиране
Доставя
Прандин, информация за пациента (на обикновен английски)
описание
Prandin® (репаглинид) е перорално лекарство за понижаване на глюкозата в кръвта от клас меглитинид, използван в управление на захарен диабет тип 2 (известен също като неинсулинозависим захарен диабет или NIDDM). Репаглинид, S (+) 2-етокси-4 (2 ((3-метил-1- (2- (1-пиперидинил) фенил) -бутил) амино) -2-оксоетил) бензоена киселина, химически няма връзка с оралната сулфонилурейни инсулинови секретагоги.
Структурната формула е както е показано по-долу:

Репаглинид е бял до почти бял прах с молекулна формула C27 H36 N2O4 и молекулно тегло 452,6. Prandin таблетки съдържат 0,5 mg, 1 mg или 2 mg репаглинид. Освен това всяка таблетка съдържа следните неактивни съставки: калциев хидрогенфосфат (безводен), микрокристална целулоза, царевично нишесте, полярилин калий, повидон, глицерол (85%), магнезиев стеарат, меглумин, и полоксамер. Таблетките от 1 mg и 2 mg съдържат железни оксиди (съответно жълти и червени) като оцветители.
Горна част
Клинична фармакология
Механизъм на действие
Репаглинидът понижава нивата на кръвната глюкоза, като стимулира отделянето на инсулин от панкреаса. Това действие зависи от функционирането на бета (ß) клетки в островите на панкреаса. Освобождаването на инсулин зависи от глюкозата и намалява при ниски концентрации на глюкоза.
Репаглинид затваря АТФ-зависими калиеви канали в Ÿ-клетъчната мембрана чрез свързване на осезаеми места. Тази блокада на калиевите канали деполяризира Ÿ-клетката, което води до отваряне на калциеви канали. Полученият увеличен приток на калций предизвиква секреция на инсулин. Механизмът на йонните канали е силно селективен за тъканите с нисък афинитет към сърдечния и скелетния мускул.
Фармакокинетика
Абсорбция:
След перорално приложение репаглинид бързо и напълно се абсорбира от стомашно-чревния тракт. След единични и многократни перорални дози при здрави индивиди или при пациенти, пиковите плазмени нива на лекарството (Cmax) настъпват в рамките на 1 час (Tmax). Репаглинид бързо се елиминира от кръвния поток с период на полуразпад от около 1 час. Средната абсолютна бионаличност е 56%. Когато репаглинидът се дава с храна, средната стойност на Tmax не се променя, но средната Cmax и AUC (площ под кривата на концентрация време / плазма) са намалени съответно с 20% и 12,4%.
Разпределение:
След венозно (IV) дозиране при здрави индивиди, обемът на разпределение в стационарно състояние (Vss) е 31 L, а общият телесен клирънс (CL) е 38 L / h. Свързването с протеина и свързването с човешки серумен албумин е по-голямо от 98%.
Метаболизъм:
Репаглинидът се метаболизира напълно чрез окислителна биотрансформация и директно конюгиране с глюкуронова киселина след IV или перорална доза. Основните метаболити са окислена дикарбоксилова киселина (М2), ароматен амин (М1) и ацил глюкуронид (М7). Ензимната система на цитохром Р-450, по-специално 2С8 и 3А4, е показана, че участва в N-деалкилирането на репаглинид до М2 и по-нататъшното окисляване до М1. Метаболитите не допринасят за понижаващия глюкозата ефект на репаглинид.
Екскреция:
В рамките на 96 часа след приема на 14С-репаглинид като единична, перорална доза, приблизително 90% от радиомаркировката се възстановява в изпражненията и приблизително 8% в урината. Само 0,1% от дозата се изчиства в урината като основно съединение. Основният метаболит (М2) представлява 60% от приложената доза. По-малко от 2% от лекарството за родители е било възстановено в изпражненията.
Фармакокинетични параметри:
Фармакокинетичните параметри на репаглинид, получени при еднократна доза, кръстосано изследване при здрави индивиди и от а изследване за многократна доза, паралел, доза-пропорционалност (0,5, 1, 2 и 4 mg) при пациенти с диабет тип 2 са обобщени в следната таблица:
| параметър | Пациенти с диабет тип 2 * |
|
Доза 0,5 mg 1 mg 2 mg 4 mg |
AUC0-24 ч.ч. Средно ± SD (ng / mL * hr): 68.9 ± 154.4 125.8 ± 129.8 152.4 ± 89.6 447.4 ± 211.3 |
|
Доза 0,5 mg 1 mg 2 mg 4 mg |
° Смакс0-5 ч Средно ± SD (ng / ml): 9.8 ± 10.2 18.3 ± 9.1 26.0 ± 13.0 65.8 ± 30.1 |
|
Доза 0,5 - 4 mg |
Tмакс0-5 ч Средства (SD) 1,0 - 1,4 (0,3 - 0,5) час |
|
Доза 0,5 - 4 mg |
T ½ Средства (диапазон на индикация) 1,0 - 1,4 (0,4 - 8,0) ч |
| параметър | Здрави субекти |
| CL въз основа на i.v. | 38 ± 16 L / час |
| Vсс въз основа на i.v. | 31 ± 12 L |
| AbsBio | 56 ± 9% |
|
CL = общ клирънс на тялото Vсс= обем на разпределение в стационарно състояние AbsBio = абсолютна бионаличност |
* дозирана предварително с три хранения
Тези данни показват, че репаглинид не се е натрупал в серума. Пречистването на пероралния репаглинид не се променя в рамките на дозовия диапазон 0,5 - 4 mg, което показва линейна връзка между нивата на дозата и плазменото лекарство.
Променливост на експозицията:
AUC на репаглинид след множество дози от 0,25 до 4 mg с всяко хранене варира в широк диапазон. Коефициентите на вариация между отделните индивиди и между отделните индивиди са съответно 36% и 69%. AUC в рамките на терапевтичния диапазон на дозата включва 69 до 1005 ng / mL * hr, но при проучвания за повишаване на дозата AUC е достигнато до 5417 ng / mL * hr, без видими неблагоприятни последици.
Специални популации:
Гериатрична:
Здравите доброволци бяха лекувани с схема от 2 mg, приета преди всяко от 3 хранения. Няма значими разлики във фармакокинетиката на репаглинид между групата пациенти ПРЕДПАЗНИ МЕРКИ, Гериатрична употреба)
Деца:
Не са провеждани проучвания при педиатрични пациенти.
Пол:
Сравнение на фармакокинетиката при мъже и жени показва, че AUC в диапазона от 0,5 mg до 4 mg е с 15% до 70% по-висок при жени с диабет тип 2. Тази разлика не се отразява в честотата на хипогликемичните епизоди (мъже: 16%; жена: 17%) или други нежелани събития. По отношение на пола не се посочва промяна в общата препоръка за дозата, тъй като дозировката за всеки пациент трябва да бъде индивидуализирана, за да се постигне оптимален клиничен отговор.
раса:
Не са провеждани фармакокинетични проучвания за оценка на ефектите от раса, но в едногодишно проучване в САЩ при пациенти с диабет тип 2, ефектът на понижаване на кръвната захар е съпоставим между кавказците (n = 297) и афро-американците (n = 33). В американско проучване за отговор на дозата не е имало видима разлика в експозицията (AUC) между кавказците (n = 74) и испаноядците (n = 33).
Взаимодействия с лекарства
Изследвания за лекарствени взаимодействия, проведени при здрави доброволци, показват, че Прандин няма клинично значим ефект върху фармакокинетичните свойства на дигоксин, теофилин или варфарин. Едновременното приложение на циметидин с Prandin не промени значително абсорбцията и разположението на репаглинид.
В допълнение, следните лекарства са изследвани при здрави доброволци с едновременно приложение на Prandin. По-долу са изброени резултатите:
Гемфиброзил и Итраконазол:
Едновременно приложение на гемфиброзил (600 mg) и еднократна доза 0,25 mg Prandin (след 3 дни двукратно дневно 600 mg gemfibrozil) доведе до 8.1 пъти по-висок AUC на репаглинид и удължен полуразпад на репаглинид от 1,3 до 3,7 hr. Едновременно приложение с итраконазол и еднократна доза 0,25 mg Prandin (на третия ден от а схема на начална доза от 200 mg, два пъти дневно 100 mg итраконазол) води до 1,4 пъти по-висока репаглинид AUC. Едновременното приложение на гемфиброзил и итраконазол с Prandin води до 19 пъти по-висок AUC на репаглинид и удължаващ полуживот на репаглинид до 6,1 часа. Концентрацията на репаглинид в плазмата при 7 часа се увеличава 28,6 пъти при едновременно приложение на гемфиброзил и 70,4 пъти с комбинацията гемфиброзил-итраконазол (вж. МЕРКИ, Лекарствени и лекарствени взаимодействия).
Кетоконазол:
Едновременно приложение на 200 mg кетоконазол и еднократна доза 2 mg Prandin (след 4 дни веднъж дневен кетоконазол 200 mg) доведе до 15% и 16% увеличение на AUC и Cmax на репаглинид, съответно. Увеличенията бяха от 20.2 ng / mL до 23.5 ng / mL за Cmax и от 38.9 ng / mL * hr до 44.9 ng / mL * hr за AUC.
рифампин:
Едновременното приложение на 600 mg рифампин и еднократна доза 4 mg Prandin (след 6 дни веднъж дневно 600 mg rifampin) доведе до 32% и 26% спад в AUC на репаглинид и Cmax, съответно. Намаленията бяха от 40.4 ng / mL до 29.7 ng / mL за Cmax и от 56.8 ng / mL * hr до 38.7 ng / mL * hr за AUC.
В друго проучване, едновременно приложение на 600 mg рифампин и еднократна доза 4 mg Prandin (след 6 дни веднъж дневно 600 mg рифампин) доведоха до 48% и 17% спад в средната AUC на репаглинид и медианата Cmax съответно. Средната намаление е от 54 ng / mL * hr до 28 ng / mL * hr за AUC и от 35 ng / mL до 29 ng / mL за Cmax. Prandin, прилаган сам (след 7 дни веднъж дневно 600 mg рифампин), води до 80% и 79% понижение съответно на AUC и Cmax на репаглинид. Намаленията бяха от 54 ng / mL * hr до 11 ng / mL * hr за AUC и от 35 ng / mL до 7,5 ng / mL за Cmax.
Левоноргестрел и етинил естрадиол:
Едновременно приложение на комбинирана таблетка от 0,15 mg левоноргестрел и 0,03 mg етинил естрадиол, прилагани веднъж дневно в продължение на 21 дни с 2 mg Prandin прилаган три пъти дневно (дни 1-4) и еднократна доза на 5-ия ден води до 20% увеличение на репаглинид, левоноргестрел и етинил естрадиол Стах. Увеличаването на Cmax на репаглинид е от 40,5 ng / mL до 47,4 ng / mL. Параметрите на AUC на етинил естрадиол бяха увеличени с 20%, докато стойностите на AUC на репаглинид и левоноргестрел останаха непроменени.
Симвастатин:
Едновременно приложение на 20 mg симвастатин и еднократна доза 2 mg Prandin (след 4 дни веднъж дневно симвастатин 20 mg и три пъти дневно Prandin 2 mg) доведоха до 26% увеличение на репаглинид Cmax от 23,6 ng / mL до 29,7 ng / mL. AUC беше непроменен.
нифедипин:
Едновременно приложение на 10 mg нифедипин с еднократна доза 2 mg Prandin (след 4 дни три пъти дневно нифедипин 10 mg и три пъти дневно Prandin 2 mg) води до непроменени стойности на AUC и Cmax и за двете наркотици.
Кларитромицин:
Едновременно приложение на 250 mg кларитромицин и еднократна доза 0,25 mg Prandin (след 4 дни два пъти дневен кларитромицин 250 mg) води до 40% и 67% увеличение на AUC и Cmax на репаглинид, съответно. Увеличението на AUC беше от 5.3 ng / mL * hr до 7.5 ng / mL * hr, а увеличението на Cmax беше от 4.4 ng / mL до 7.3 ng / mL.
триметоприм:
Едновременно приложение на 160 mg триметоприм и еднократна доза 0,25 mg Prandin (след 2 дни два пъти дневно и един дозата на третия ден от триметоприм 160 mg) доведе до 61% и 41% увеличение на AUC и Cmax на репаглинид, съответно. Увеличението на AUC е от 5.9 ng / mL * hr до 9.6 ng / mL * hr и увеличението на Cmax е от 4.7 ng / mL до 6.6 ng / mL.
Бъбречна недостатъчност
Фармакокинетиката на репаглинид с еднократна доза и стационарно състояние е сравнена между пациенти с диабет тип 2 и нормална бъбречна функция (CrCl> 80 ml / min), леко до умерено увреждане на бъбречната функция (CrCl = 40 - 80 ml / min) и тежко увреждане на бъбречната функция (CrCl = 20 - 40 мл / мин). Както AUC, така и Cmax на репаглинид са сходни при пациенти с нормална и лека до умерено нарушена бъбречна функция (средни стойности 56,7 ng / mL * hr срещу 57.2 ng / mL * hr и 37.5 ng / mL съответно 37.7 ng / mL.) Пациентите със силно намалена бъбречна функция имат повишени средни AUC и Cmax стойности (98,0 ng / mL * hr и 50,7 ng / mL, съответно), но това проучване показва само слаба корелация между нивата на репаглинид и креатинин клирънс. Изглежда, че първоначалната корекция на дозата не е необходима за пациенти с лека до умерена бъбречна дисфункция. Въпреки това, пациенти с диабет тип 2, които имат тежко увреждане на бъбречната функция, трябва да започнат терапия с Prandin с дозата 0,5 mg - впоследствие пациентите трябва да бъдат внимателно титрирани. Не са провеждани проучвания при пациенти с креатининов клирънс под 20 ml / min или пациенти с бъбречна недостатъчност, изискващи хемодиализа.
Чернодробна недостатъчност
Проведено е еднократно отворено проучване при 12 здрави индивиди и 12 пациенти с хронично чернодробно заболяване (CLD), класифицирани по скалата на Child-Pugh и кофеиновия клирънс. Пациентите с умерено до тежко увреждане на чернодробната функция са имали по-високи и по-продължителни серумни концентрации както на общия, така и на несвързания репаглинид в сравнение със здрави индивиди (AUChealthy: 91,6 ng / mL * hr; Пациенти с AUCCLD: 368,9 ng / mL * hr; Cmax, здравословно: 46,7 ng / mL; Cmax, пациенти с ХБН: 105,4 ng / mL). AUC е статистически свързана с кофеиновия клирънс. Не се наблюдава разлика в профилите на глюкоза в групите пациенти. Пациентите с нарушена чернодробна функция могат да бъдат изложени на по-високи концентрации на репаглинид и свързаните с него метаболити, отколкото пациентите с нормална чернодробна функция, получаващи обичайни дози. Затова Prandin трябва да се използва предпазливо при пациенти с нарушена функция на черния дроб. Трябва да се използват по-дълги интервали между корекциите на дозата, за да се позволи пълна оценка на отговора.
Клинични изпитвания
Изпитания за монотерапия
Проведено е четириседмично двойно сляпо, плацебо-контролирано проучване на доза-отговор при 138 пациенти с диабет тип 2, използващи дози в диапазона от 0,25 до 4 mg, приети при всяко от три хранения. Терапията с Prandin води до намаляване на пропорционалното на дозата глюкоза в рамките на целия диапазон на дозата. Нивата на плазмения инсулин се увеличават след хранене и се връщат към изходната стойност преди следващото хранене. По-голямата част от понижаването на кръвната захар на гладно е доказана в рамките на 1-2 седмици.
В двойно сляпо, плацебо-контролирано проучване за титриране на 3-месечна доза, дози Prandin или плацебо за всеки пациент са били увеличава седмично от 0,25 mg до 0,5, 1 и 2 mg, до максимум 4 mg, до плазмена глюкоза на гладно (FPG) ниво
Прандин vs. Лечение с плацебо: Средни FPG, PPG и HbA1c Промени от изходното ниво след 3 месеца лечение:
| ||||||
| FPG (mg / dL) | PPG (mg / dL) | HbA1c (%) | ||||
| PL | R | PL | R | PL | R | |
| Изходна | 215.3 | 220.2 | 245.2 | 261.7 | 8.1 | 8.5 |
|
Промяна от базовата линия (при последно посещение) |
30.3 | -31.0* | 56.5 | -47.6* |
1.1 | -0.6* |
|
FPG = плазмена глюкоза на гладно PPG = постпрандиална глюкоза PL = плацебо (N = 33) R = репаглинид (N = 66) |
Друго двойно-сляпо, плацебо-контролирано проучване е проведено при 362 пациенти, лекувани за 24 седмици. Ефикасността на 1 и 4 mg препрандиални дози е доказана чрез понижаване на кръвната глюкоза на гладно и от HbA1c в края на изследването. HbA1c за лекуваните с Prandin групи (1 и 4 mg групи) в края на проучването е понижен в сравнение с лекуваното с плацебо група при пациенти, които преди са били лекувани и при пациенти, лекувани преди това с перорални хипогликемични средства с 2,1% единици и 1,7% единици, съответно. В това проучване с фиксирана доза, пациентите, които са били на перорална терапия с хипогликемични средства, и пациентите в сравнително добро гликемичният контрол в началото (HbA1c под 8%) показа по-голямо понижаване на кръвната захар, включително по-висока честота на хипогликемия. Пациенти, които преди са били лекувани и които са имали изходна стойност на HbA1c ‰ ¥ 8%, съобщават за хипогликемия със същата скорост като пациентите, рандомизирани на плацебо. Нямаше средно увеличение на телесното тегло, когато пациентите, лекувани преди това с перорални хипогликемични средства, бяха преминали към Prandin. Средната наддаване на тегло при пациенти, лекувани с Prandin и не лекувани преди това със сулфонилурейни лекарства, е 3.3%.
Дозирането на Prandin по отношение на освобождаването на инсулин, свързано с храненето, е проучено в три проучвания, включващи 58 пациенти. Гликемичният контрол се поддържа през период, през който е различен режимът на хранене и дозиране (2, 3 или 4 хранения на ден; преди хранене х 2, 3 или 4) в сравнение с период от 3 редовни хранения и 3 дози на ден (преди хранене х 3). Показано е също, че Prandin може да се прилага в началото на хранене, 15 минути преди или 30 минути преди хранене със същия ефект на понижаване на кръвната захар.
Prandin е сравнен с други инсулинови секретагози в 1-годишни контролирани проучвания, за да демонстрира сравнимост на ефикасността и безопасността. Хипогликемия се съобщава при 16% от 1228 пациенти с Prandin, 20% от 417 пациенти с глибурид и 19% от 81 пациенти с глипизид. От пациентите, лекувани с Прандин със симптоматична хипогликемия, няма нито една развита кома, нито нужда от хоспитализация.
Комбинирани изпитания
Prandin е проучен в комбинация с метформин при 83 пациенти, които не са контролирани задоволително само при упражнения, диета и метформин. Дозировката на Prandin се титрува в продължение на 4 до 8 седмици, последвана от 3-месечен период на поддържане. Комбинираната терапия с Прандин и метформин доведе до значително по-добро подобрение на гликемичния контрол в сравнение с монотерапията с репаглинид или метформин. HbA1c е подобрен с 1% единица и FPG намалява с допълнителни 35 mg / dL. В това проучване, при което дозата на метформин е поддържана постоянна, комбинираната терапия на Прандин и метформин показва щадящи дозата ефекти по отношение на Prandin. По-големият отговор на ефикасността на комбинираната група е постигнат при по-ниска дневна доза репаглинид, отколкото в групата с монотерапия Prandin (виж таблицата).
Терапия с прандин и метформин: средни промени от изходните стойности на гликемичните параметри и теглото след 4 до 5 месеца лечение *
| Prandin | съчетание | Метформин | |
| н | 28 | 27 | 27 |
|
Средна дозова крайна доза (Мг / ден) |
12 |
6 (Прандин) 1500 (метформин) |
1500 |
| HbA1c (% единици) | -0.38 | -1.41** | -0.33 |
| FPG (mg / dL) | 8.8 | -39.2** | -4.5 |
| Тегло (кг) | 3.0 | 2.4*** | -0.90 |
* въз основа на анализ за намерение за лечение
** p <0,05, за двойни сравнения с Prandin и metformin.
*** р <0,05, за двойно сравнение с метформин.
Комбинираната терапевтична схема на Прандин и пиоглитазон се сравнява с монотерапия само с едно от лекарствата в а 24-седмично изпитване, в което са участвали 246 пациенти, лекувани преди това със сулфонилурея или моноформин с метформин (HbA1c> 7.0%). Броят на лекуваните пациенти са: Прандин (N = 61), пиоглитазон (N = 62), комбинация (N = 123). Дозата на Prandin се титрира през първите 12 седмици, последвана от 12-седмичен период на поддържане. Комбинираната терапия доведе до значително по-голямо подобрение на гликемичния контрол в сравнение с монотерапията (фигура по-долу). Промените от базовата стойност за пълнители в FPG (mg / dL) и HbA1c (%), съответно, са: -39.8 и -0.1 за Прандин, -35.3 и -0.1 за пиоглитазон и -92.4 и -1.9 за комбинацията. В това проучване, при което дозата на пиоглитазон се поддържа постоянна, групата на комбинираната терапия показва ефекти, които запазват дозата по отношение на Prandin (вижте фигурата легенда). По-големият отговор на ефикасността на комбинираната група е постигнат при по-ниска дневна доза репаглинид, отколкото в групата с монотерапия Prandin. Средното увеличение на теглото, свързано с комбинацията, терапията с Прандин и пиоглитазон е съответно 5,5 кг, 0,3 кг и 2,0 кг.
HbA1c Стойности от комбинираното проучване на Прандин / Пиоглитазон
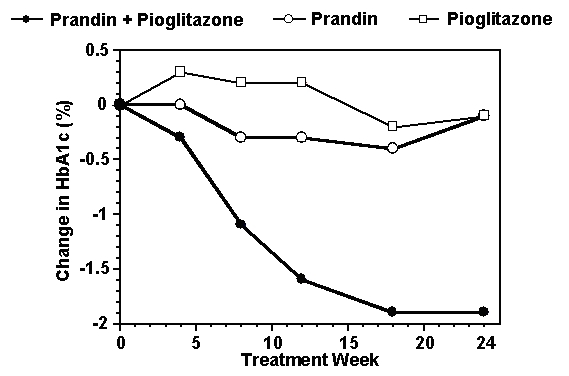
HbA1в стойности по седмица на изследване за пациенти, завършили проучване (комбинация, N = 101; Прандин, N = 35, пиоглитазон, N = 26).
Субекти с FPG над 270 mg / dL бяха изтеглени от изследването.
Доза пиоглитазон: фиксирана на 30 mg / ден; Средна доза Prandin: 6 mg / ден за комбинация и 10 mg / ден за монотерапия.
Комбинираният режим на терапия с Prandin и розиглитазон е сравнен с монотерапия с който и да е от двата средства самостоятелно в 24-седмично проучване, в което са участвали 252 пациенти, лекувани преди това със сулфонилурея или метформин (HbA1в > 7.0%). Комбинираната терапия доведе до значително по-голямо подобрение на гликемичния контрол в сравнение с монотерапията (таблицата по-долу). Гликемичните ефекти от комбинираната терапия са щадящи дозата по отношение както на общата дневна доза Prandin, така и на общата дневна доза rosiglitazone (вижте легендата на таблицата). По-голям ефикасен отговор на групата на комбинираната терапия е постигнат с половината от средната дневна доза Prandin и розиглитазон в сравнение със съответните групи за монотерапия. Средната промяна на теглото, свързана с комбинираната терапия, е по-голяма от тази при монотерапията с Прандин.
Средни промени от изходните стойности на гликемичните параметри и теглото в 24-седмично комбинирано проучване с прандин / розиглитазон *
| Prandin | съчетание | розиглитазон | |
| н | 63 | 127 | 62 |
| HbA1c (%) | |||
| Изходна | 9.3 | 9.1 | 9.0 |
| Промяна до 24 седмици | -0.17 | -1.43** | -0.56 |
| FPG (mg / dL) | |||
| Изходна | 269 | 257 | 252 |
| Промяна до 24 седмици | -54 | -94** | -67 |
| Промяна в теглото (kg) | +1.3 | +4.5*** | +3.3 |
Крайни средни дози: розиглитазон - 4 mg / ден за комбинация и 8 mg / ден за монотерапия; Prandin - 6 mg / ден за комбинация и 12 mg / ден за монотерапия |
* въз основа на анализ за намерение за лечение
** p-стойност ‰ ¤ 0,001 за сравнение с монотерапия
*** p-стойност <0,001 за сравнение с Прандин
Горна част
Показания и употреба
Prandin е показан като допълнение към диетата и упражненията за подобряване на гликемичния контрол при възрастни със захарен диабет тип 2.
Горна част
Противопоказания
Prandin е противопоказан при пациенти с:
- Диабетна кетоацидоза, със или без кома. Това състояние трябва да се лекува с инсулин.
- Диабет тип 1.
- Известна свръхчувствителност към лекарството или неговите неактивни съставки.
Горна част
предпазни мерки
Общ:
Prandin не е показан за употреба в комбинация с NPH-инсулин (Вж НЕЖЕЛАНИ РЕАКЦИИ, Сърдечно-съдови събития)
Макроваскуларни резултати:
Няма клинични проучвания, установяващи категорични доказателства за намаляване на макроваскуларния риск с Prandin или друго антидиабетно лекарство.
Хипогликемията:
Всички перорални лекарства за понижаване на глюкозата в кръвта, включително репаглинид, са способни да предизвикат хипогликемия. Правилният подбор на пациента, дозировката и инструкциите за пациентите са важни, за да се избегнат хипогликемични епизоди. Чернодробната недостатъчност може да причини повишени нива на репаглинид в кръвта и може да намали глюконеогенния капацитет, като и двете увеличават риска от сериозна хипогликемия. Пациенти в напреднала възраст, инвалидизирани или недохранени и пациенти с надбъбречна, хипофизна, чернодробна или тежка форма бъбречната недостатъчност може да бъде особено податлива на хипогликемичното действие на понижаващата глюкоза наркотици.
Хипогликемията може да бъде трудно разпознаваема при възрастни хора и при хора, приемащи блокиращи бета-адренергични лекарства. По-вероятно е хипогликемията да се появи, когато калоричният прием е дефицитен, след тежко или продължително физическо натоварване, при прием на алкохол или при използване на повече от едно лекарство, понижаващо глюкозата.
Честотата на хипогликемията е по-голяма при пациенти с диабет тип 2, които преди това не са били лекувани с перорални лекарства за понижаване на глюкозата в кръвта (naïve) или чийто HbA1c е по-малък от 8%. Prandin трябва да се прилага с храна, за да се намали рискът от хипогликемия.
Загуба на контрол на кръвната глюкоза:
Когато пациентът, стабилизиран на който и да е диабетичен режим, е изложен на стрес като треска, травма, инфекция или операция, може да настъпи загуба на гликемичен контрол. В такива моменти може да се наложи прекратяване на Prandin и прилагане на инсулин. Ефективността на всяко хипогликемично лекарство за понижаване на кръвната глюкоза до желано ниво намалява при много пациенти над период от време, който може да се дължи на прогресиране на тежестта на диабета или на намалена отзивчивост към лекарство. Това явление е известно като вторична недостатъчност, за да се разграничи от първичната недостатъчност, при която лекарството е неефективно при отделен пациент, когато лекарството се прилага за първи път. Адекватното коригиране на дозата и спазването на диетата трябва да се оцени преди класифицирането на пациента като вторична недостатъчност.
Информация за пациенти
Пациентите трябва да бъдат информирани за потенциалните рискове и предимства на Prandin и за алтернативни методи на лечение. Те също трябва да бъдат информирани за значението на спазването на хранителни инструкции, на редовна програма за упражнения и на редовни тестове на кръвната захар и HbA1c. Рисковете от хипогликемия, нейните симптоми и лечение и състояния, предразполагащи към нейното развитие и едновременното приложение на други лекарства, понижаващи глюкозата, трябва да бъде обяснено на пациенти и отговорно семейство членове. Първичната и вторичната недостатъчност също трябва да бъдат обяснени.
Пациентите трябва да бъдат инструктирани да приемат Prandin преди хранене (2, 3 или 4 пъти на ден предварително. Обикновено дозите се приемат в рамките на 15 минути след хранене, но времето може да варира от непосредствено преди хранене до 30 минути преди хранене. Пациентите, които прескачат хранене (или добавят допълнително хранене), трябва да бъдат инструктирани да пропуснат (или добавят) доза за това хранене.
Лабораторни тестове
Реакцията на всички терапии за диабет трябва да се следи чрез периодични измервания на кръвта на гладно нива на глюкоза и гликозилиран хемоглобин с цел намаляване на тези нива към нормалните диапазон. По време на коригиране на дозата глюкозата на гладно може да се използва за определяне на терапевтичния отговор. След това трябва да се следи както глюкозата, така и гликозилираният хемоглобин. Гликозилираният хемоглобин може да бъде особено полезен за оценка на дългосрочен гликемичен контрол. Постпрандиалното изследване на нивата на глюкоза може да бъде клинично полезно при пациенти, чиито нива на кръвна захар преди хранене са задоволителни, но чийто цялостен гликемичен контрол (HbA1c) е недостатъчен.
Лекарствени и лекарствени взаимодействия
Данните ин витро показват, че Prandin се метаболизира от цитохром Р450 ензими 2C8 и 3A4. Следователно метаболизмът на репаглинид може да бъде променен от лекарства, които влияят на тези ензимни системи на цитохром Р450 чрез индукция и инхибиране. Следователно трябва да се използва с повишено внимание при пациенти, които са на Prandin и приемат инхибитори и / или индуктори на CYP2C8 и CYP3A4. Ефектът може да бъде много значителен, ако и двата ензима се инхибират едновременно, което води до значително повишаване на плазмените концентрации на репаглинид. Лекарствата, за които е известно, че инхибират CYP3A4, включват противогъбични средства като кетоконазол, итраконазол и антибактериални средства като еритромицин. Лекарствата, за които е известно, че инхибират CYP2C8, включват средства като триметоприм, гемфиброзил и монтелукаст. Лекарствата, които индуцират ензимните системи CYP3A4 и / или 2C8, включват рифампин, барбитурати и карбамезапин. виждам КЛИНИЧНА ФАРМАКОЛОГИЯ раздел, Взаимодействия с лекарства.
In vivo данни от проучване, което оценява съвместното приложение на цитохром Р450 ензим 3А4 инхибитор кларитромицин с Prandin води до клинично значимо увеличение на репаглинида плазмени нива. Освен това се наблюдава повишаване на плазмените нива на репаглинид в проучване, което оценява съвместното приложение на Prandin с триметоприм, цитохром P-450 ензим 2C8 инхибитор. Това увеличение на плазмените нива на репаглинид може да наложи корекция на дозата на Прандин. виждам КЛИНИЧНА ФАРМАКОЛОГИЯраздел, Взаимодействия с лекарства.
Данни in vivo от проучване, което оценява съвместното приложение на гемфиброзил с Prandin при здрави индивиди, води до значително повишаване на нивата на репаглинид в кръвта. Пациентите, приемащи Prandin, не трябва да започват да приемат гемфиброзил; пациентите, приемащи гемфиброзил, не трябва да започват да приемат Prandin. Едновременната употреба може да доведе до засилени и продължителни ефекти на репаглинид за понижаване на кръвната захар. Трябва да се внимава при пациенти, които вече са на лечение с Prandin и gemfibrozil - нивата на кръвната захар трябва да се проследяват и може да се наложи коригиране на дозата на Prandin. Съобщават се редки постмаркетингови събития на сериозна хипогликемия при пациенти, приемащи Прандин и гемфиброзил заедно. Гемфиброзил и итраконазол имат синергичен метаболитен инхибиторен ефект върху Прандин. Следователно, пациентите, приемащи Prandin и gemfibrozil, не трябва да приемат итраконазол. виждам КЛИНИЧНА ФАРМАКОЛОГИЯ раздел, Взаимодействия с лекарства.
Хипогликемичното действие на пероралните средства за понижаване на глюкозата в кръвта може да бъде усилено от някои лекарства, включително нестероидни противовъзпалителни средства и други лекарства които са силно протеинови свързани, салицилати, сулфонамиди, хлорамфеникол, кумарини, пробенецид, инхибитори на моноаминооксидазата и бета адренергично блокиране агенти. Когато такива лекарства се прилагат на пациент, който получава перорални средства за понижаване на глюкозата в кръвта, пациентът трябва да се наблюдава отблизо за хипогликемия. Когато такива лекарства се изтеглят от пациент, приемащ перорални средства за понижаване на глюкозата в кръвта, пациентът трябва да се наблюдава отблизо за загуба на гликемичен контрол.
Някои лекарства са склонни да произвеждат хипергликемия и могат да доведат до загуба на гликемичен контрол. Тези лекарства включват тиазидите и други диуретици, кортикостероиди, фенотиазини, продукти на щитовидната жлеза, естрогени, орални контрацептиви, фенитоин, никотинова киселина, симпатомиметици, лекарства, блокиращи калциевите канали, и изониазид. Когато тези лекарства се прилагат на пациент, който получава перорални средства за понижаване на глюкозата в кръвта, пациентът трябва да бъде наблюдаван за загуба на гликемичен контрол. Когато тези лекарства се оттеглят от пациент, който получава перорални средства за понижаване на глюкозата в кръвта, пациентът трябва да се наблюдава отблизо за хипогликемия.
Канцерогенеза, мутагенеза и нарушаване на плодовитостта
Провеждат се дългосрочни проучвания за карциногенност в продължение на 104 седмици при дози до 120 mg / kg телесно тегло / ден (плъхове) и 500 mg / kg телесно тегло / ден (мишки) или приблизително 60 и 125 пъти клинична експозиция, съответно, на mg / m2 основа. Не са открити данни за канцерогенност при мишки или женски плъхове. При мъжки плъхове се наблюдава повишена честота на доброкачествени аденоми на щитовидната жлеза и черния дроб. Значението на тези открития за хората не е ясно. Дозите без ефект за тези наблюдения при мъжки плъхове бяха 30 mg / kg телесно тегло / ден за тумори на щитовидната жлеза и 60 mg / kg телесно тегло / ден за чернодробни тумори, които са над 15 и 30 пъти, съответно, клинична експозиция на mg / m2 основа.
Репаглинидът е негенотоксичен в батерия от in vivo и in vitro проучвания: Бактериална мутагенеза (тест на Еймс), in vitro анализ на клетъчна мутация в клетки V79 (HGPRT), анализ на хромозомна аберация in vitro в човешки лимфоцити, непланиран и репликиращ синтез на ДНК в черния дроб на плъх и in vivo микронуклеус на мишка и плъх тестове.
Фертилитетът на мъжки и женски плъхове не се повлиява от приложението на репаглинид в дози до 80 mg / kg телесно тегло / ден (жени) и 300 mg / kg телесно тегло / ден (мъже); клинична експозиция над 40 пъти на база mg / m2.
бременност
Категория на бременността С
Тератогенни ефекти
Безопасността при бременни жени не е установена. Репаглинид не е бил тератогенен при плъхове или зайци в дози 40 пъти (плъхове) и приблизително 0,8 пъти (заек) клинична експозиция (на mg / m2) през цялата бременност. Тъй като проучванията върху репродукцията на животни не винаги предсказват човешки отговор, Prandin трябва да се използва по време на бременност, само ако това е ясно необходимо.
Тъй като скорошната информация сочи, че анормалните нива на кръвна захар по време на бременност са свързани с по-висока честота на вродени аномалии, много експерти препоръчват инсулинът да се използва по време на бременност, за да се поддържа нивото на кръвната захар възможно най-близко до нормалното колкото е възможно.
Нетератогенни ефекти
Потомство на язовири на плъхове, изложени на репаглинид при 15 пъти клинична експозиция на mg / m2 на базата на дни от 17 до 22 от бременността и по време на при лактация се развиват нетератогенни скелетни деформации, състоящи се от скъсяване, сгъстяване и огъване на плечовата кост по време на постнаталния период месечен цикъл. Този ефект не се наблюдава при дози до 2,5 пъти клинична експозиция (на мг / м2) на ден 1 до 22 от бременността или при по-високи дози, дадени през дни от 1 до 16 от бременността. Към днешна дата не е настъпила подходяща експозиция при хора и затова не може да се установи безопасността на приложението на Prandin през цялата бременност или кърмене.
Кърмещи майки
При проучвания за репродукция на плъхове са установени измерими нива на репаглинид в майчиното мляко на язовирите и са наблюдавани понижени нива на кръвната глюкоза при малките. Кръстосаните проучвания показват, че могат да бъдат предизвикани промени в скелета (вж. Нетератогенни ефекти по-горе) контролни кученца, отглеждани от третирани язовири, въпреки че това се е случило в по-малка степен от тези, третирани с тези утробата. Въпреки че не е известно дали репаглинид се екскретира в кърмата, известно е, че пероралните агенти се отделят по този начин. Тъй като потенциалът за хипогликемия при кърмачета може да съществува и поради ефектите върху кърмещи животни, a трябва да се вземе решение дали Prandin трябва да бъде прекратен при кърмещи майки или дали майките трябва да преустановят кърмене. Ако Prandin бъде прекратен и ако диетата сама по себе си не е достатъчна за контролиране на кръвната захар, трябва да се обмисли терапия с инсулин.
Педиатрична употреба
Не са провеждани проучвания при педиатрични пациенти.
Гериатрична употреба
При клинични проучвания за репаглинид с продължителност 24 седмици или по-голяма, 415 пациенти са били на възраст над 65 години. В едногодишните активно контролирани проучвания не са наблюдавани разлики в ефективността или нежеланите събития между тези лица и тези под 65 години, различни от очакваното увеличение на сърдечно-съдовите събития, наблюдавано при Prandin и сравнител наркотици. Няма повишение на честотата или тежестта на хипогликемията при по-възрастни лица. Друг докладван клиничен опит не е установил разлики в отговорите между възрастни хора и по-млади пациенти, но по-голямата чувствителност на някои по-възрастни индивиди към терапията с Прандин не може да бъде изключена навън.
Горна част
Нежелани реакции
Хипогликемия: Виж МЕРКИ иПредозиране секции.
Prandin е прилаган на 2931 лица по време на клинични изпитвания. Приблизително 1500 от тези индивиди с диабет тип 2 са лекувани в продължение на поне 3 месеца, 1000 за поне 6 месеца, а 800 за поне 1 година. По-голямата част от тези индивиди (1228) са получили Prandin в едно от пет едногодишни, активно контролирани проучвания. Сравнителните лекарства в тези едногодишни проучвания са били перорални лекарства за сулфонилурея (SU), включително глибурид и глипизид. За една година 13% от пациентите с Prandin са прекратени поради нежелани събития, както и 14% от пациентите със SU. Най-честите нежелани събития, водещи до отнемане, са хипергликемия, хипогликемия и свързани симптоми (вж МЕРКИ). Лека или умерена хипогликемия се наблюдава при 16% от пациентите с Prandin, 20% от пациентите с глибурид и 19% от пациентите с глипизид.
Таблицата по-долу изброява често срещаните нежелани реакции при пациенти с Prandin в сравнение с двете плацебо (в проучвания с продължителност от 12 до 24 седмици) и с глибурид и глипизид в проучвания за една година. Профилът на нежеланите събития на Prandin като цяло е съпоставим с този на лекарствата за сулфонилурея (SU).
Често докладвани нежелани събития (% от пациентите) *
| СЪБИТИЕ | Prandin |
PLACEBO | Prandin |
SU |
| N = 352 | N = 108 | N = 1228 | N = 498 | |
| Плацебо контролирани проучвания | Активни контролирани проучвания | |||
| Метаболитният | ||||
| Хипогликемията | 31** | 7 | 16 | 20 |
| дихателен | ||||
| URI | 16 | 8 | 10 | 10 |
| Синузит | 6 | 2 | 3 | 4 |
| ринит | 3 | 3 | 7 | 8 |
| бронхит | 2 | 1 | 6 | 7 |
| Стомашно-чревен тракт | ||||
| гадене | 5 | 5 | 3 | 2 |
| диария | 5 | 2 | 4 | 6 |
| запек | 3 | 2 | 2 | 3 |
| повръщане | 3 | 3 | 2 | 1 |
| Диспепсия | 2 | 2 | 4 | 2 |
| мускулно-скелетната система | ||||
| Артралгия | 6 | 3 | 3 | 4 |
| Болка в гърба | 5 | 4 | 6 | 7 |
| друг | ||||
| главоболие | 11 | 10 | 9 | 8 |
| Парестезия | 3 | 3 | 2 | 1 |
| Болка в гърдите | 3 | 1 | 2 | 1 |
| Инфекция на пикочните пътища | 2 | 1 | 3 | 3 |
| Разстройство на зъбите | 2 | 0 | <1 | <1 |
| алергия | 2 | 0 | 1 | <1 |
* Събития ‰ ¥ 2% за групата на Прандин в плацебо-контролирани проучвания и ¥ ¥ събития в плацебо групата
** Вижте пробното описание в КЛИНИЧНА ФАРМАКОЛОГИЯ, Клинични изпитвания.
Сърдечно-съдови събития
В едногодишни проучвания, сравняващи Prandin с лекарства за сулфонилурея, честотата на ангина е била сравнима (1,8%) за двете терапии, с честота на болка в гърдите от 1,8% за Prandin и 1,0% за сулфонилурея. Честотата на други избрани сърдечно-съдови събития (хипертония, ненормален ЕКГ, миокард инфаркт, аритмии и сърцебиене) беше ‰ ¤ 1% и не се различаваше между Прандин и сравнителни лекарства.
Честотата на общите сериозни сърдечно-съдови нежелани събития, включително исхемия, е била по-висока при репаглинид (4%), отколкото при лекарства за сулфонилурея (3%) в контролирани сравнителни клинични проучвания. В едногодишни контролирани проучвания лечението с Prandin не е свързано с излишната смъртност в сравнение с честотите, наблюдавани при други перорални терапии с хипогликемични средства.
Обобщение на сериозни сърдечно-съдови събития (% от общия брой пациенти със събития) в проучвания, сравняващи Prandin с Sulfonylureas
| Prandin | SU | |
| Общо изложени | 1228 | 498 |
| Сериозни CV събития | 4% | 3% |
| Сърдечни исхемични събития | 2% | 2% |
| Смъртта вследствие на CV събитията | 0.5% | 0.4% |
* глибурид и глипизид
Седем контролирани клинични проучвания включват комбинирана терапия с Prandin с NPH-инсулин (n = 431), инсулин формулировки самостоятелно (n = 388) или други комбинации (сулфонилурея с NPH-инсулин или Прандин плюс метформин) (П = 120). Имаше шест сериозни нежелани събития на исхемия на миокарда при пациенти, лекувани с Prandin plus NPH-инсулин от две проучвания и едно събитие при пациенти, които използват самостоятелно инсулинови състави от друго учат.
Редки нежелани събития (<1% от пациентите)
По-рядко срещаните нежелани клинични или лабораторни събития, наблюдавани в клинични проучвания, включват повишени чернодробни ензими, тромбоцитопения, левкопения и анафилактоидни реакции.
Въпреки че не е установена причинно-следствена връзка с репаглинид, опитът след пускането на пазара включва съобщения за следните редки нежелани събития: алопеция, хемолитична анемия, панкреатит, синдром на Стивънс-Джонсън и тежка чернодробна дисфункция, включително жълтеница и хепатит.
Комбинирана терапия с тиазолидиндиони
По време на 24-седмичните клинични проучвания на комбинираната терапия с Prandin-rosiglitazone или Prandin-pioglitazone (общо 250 пациенти в комбинирана терапия), хипогликемия (кръвна глюкоза <50 mg / dL) се наблюдава при 7% от пациентите на комбинирана терапия в сравнение със 7% за монотерапия с Prandin и 2% за тиазолидиндион монотерапия.
Съобщава се за периферен оток при 12 от 250 пациенти с комбинирана терапия с Прандин-тиазолидиндион и 3 от 124 пациенти с монотерапия с тиазолидиндион, като при тези изпитвания за Prandin не са регистрирани случаи монотерапия. Когато се коригира за степента на отпадане от лекуваните групи, процентът на пациентите, които имат прояви на периферен оток на 24 седмици лечение са били 5% за комбинирана терапия с Прандин-тиазолидиндион и 4% за тиазолидиндион монотерапия. Има съобщения при 2 от 250 пациенти (0.8%), лекувани с терапия с Prandin-тиазолидиндион за епизоди на оток с застойна сърдечна недостатъчност. И двамата пациенти са имали предишна анамнеза за коронарна болест и са се възстановявали след лечение с диуретични средства. Не са съобщавани сравними случаи в групите за лечение с монотерапия.
Средната промяна в теглото от изходната стойност е +4,9 kg за терапия с Prandin-tiazolidinedione. Няма пациенти на комбинирана терапия с Прандин-тиазолидиндион, които да са увеличили чернодробните трансаминази (дефинирани като 3 пъти горната граница на нормалните нива).
Горна част
свръх доза
В клинично проучване пациентите получават увеличаващи се дози Prandin до 80 mg на ден в продължение на 14 дни. Имаше малко неблагоприятни ефекти, различни от тези, свързани с предвидения ефект на понижаване на кръвната глюкоза. Хипогликемия не е настъпила, когато се дава храна с тези високи дози. Хипогликемичните симптоми без загуба на съзнание или неврологични находки трябва да се лекуват агресивно с перорална глюкоза и корекции в дозировката на лекарството и / или модела на хранене. Внимателното наблюдение може да продължи, докато лекарят не се увери, че пациентът е извън опасност. Пациентите трябва да бъдат внимателно наблюдавани минимум от 24 до 48 часа, тъй като хипогликемията може да се повтори след очевидно клинично възстановяване. Няма доказателства, че репаглинидът може да се диализира чрез хемодиализа.
Тежките хипогликемични реакции с кома, гърч или друго неврологично увреждане се срещат рядко, но представляват медицински спешни случаи, изискващи незабавна хоспитализация. Ако се диагностицира или се подозира хипогликемична кома, на пациента трябва да се приложи бърза венозна инжекция на концентриран (50%) разтвор на глюкоза. Това трябва да бъде последвано от продължителна инфузия на повече разреден (10%) разтвор на глюкоза със скорост, която ще поддържа кръвната глюкоза на ниво над 100 mg / dL.
Горна част
Дозировка и приложение
Няма фиксиран режим на дозиране за лечение на диабет тип 2 с Prandin.
Периодично трябва да се проследява кръвната захар на пациента, за да се определи минималната ефективна доза за пациента; за откриване на първична недостатъчност, т.е. неадекватно понижаване на кръвната глюкоза при максимална препоръчителна доза лекарство; и за откриване на вторична недостатъчност, т.е. загуба на адекватен отговор за понижаване на кръвната захар след първоначален период на ефективност. Нивата на гликозилиран хемоглобин са от значение за проследяване на дългосрочния отговор на пациента към терапията.
Краткотрайното приложение на Prandin може да бъде достатъчно по време на периодична преходна загуба на контрол при пациенти, които обикновено са добре контролирани на диета.
Дозите Prandin обикновено се приемат в рамките на 15 минути след хранене, но времето може да варира от непосредствено преди хранене до 30 минути преди хранене.
Начална доза
За пациенти, които не са били лекувани преди или чийто HbA1c е <8%, началната доза трябва да бъде 0,5 mg с всяко хранене. За пациенти, лекувани преди това с лекарства за понижаване на глюкозата в кръвта и чийто HbA1c е ‰ ¥ 8%, първоначалната доза е 1 или 2 mg с всяко хранене предварително (вж. Предишния параграф).
Корекция на дозата
Корекциите на дозата трябва да се определят от отговора на кръвната захар, обикновено кръвната глюкоза на гладно. Следпрандиалното изследване на нивата на глюкоза може да бъде клинично полезно при пациенти, чиито нива на кръвна захар преди хранене са задоволителни, но чийто цялостен гликемичен контрол (HbA1c) е недостатъчен. Препрандиалната доза трябва да се удвои до 4 mg с всяко хранене, докато се постигне задоволителен отговор на кръвната захар. Трябва да изтече най-малко една седмица, за да се оцени реакцията след всяка корекция на дозата.
Препоръчителният диапазон на дозите е от 0,5 mg до 4 mg, приети по време на хранене. Prandin може да се дозира предварително, 2, 3 или 4 пъти на ден в отговор на промени в схемата на хранене на пациента. Максималната препоръчителна дневна доза е 16 mg.
Управление на пациентите
Дългосрочната ефективност трябва да се следи чрез измерване на нивата на HbA1c приблизително на всеки 3 месеца. Неспазването на подходящ режим на дозиране може да ускори хипогликемия или хипергликемия. Пациентите, които не спазват предписания от тях режим на диета и лекарства, са по-склонни да проявяват незадоволителен отговор към терапията, включително хипогликемия. Когато възникне хипогликемия при пациенти, приемащи комбинация от Prandin и тиазолидиндион или Prandin и metformin, дозата на Prandin трябва да бъде намалена.
Пациенти, получаващи други перорални хипогликемични средства
Когато Prandin се използва за заместване на терапията с други перорални хипогликемични средства, Prandin може да започне в деня след като бъде приложена крайната доза. След това пациентите трябва внимателно да се наблюдават за хипогликемия поради потенциално припокриване на лекарствените ефекти. Когато се прехвърлят от сулфонилурейни средства от полуживот (напр. Хлорпропамид) в репаглинид, може да се посочи внимателно наблюдение за период до една седмица или повече.
Комбинирана терапия
Ако монотерапията с Prandin не доведе до адекватен гликемичен контрол, може да се добави метформин или тиазолидиндион. Ако монотерапията с метформин или тиазолидиндион не осигурява адекватен контрол, може да се добави Prandin. Началната доза и корекции на дозата за комбинирана терапия с Prandin са същите като при монотерапията с Prandin. Дозата на всяко лекарство трябва внимателно да се коригира, за да се определи минималната доза, необходима за постигане на желания фармакологичен ефект. Неспазването на това може да доведе до увеличаване на честотата на хипогликемичните епизоди. Трябва да се използва подходящ мониторинг на измерванията на FPG и HbA1c, за да се гарантира, че пациентът не е подложен на прекомерно излагане на лекарства или повишена вероятност от вторична лекарствена недостатъчност.
Горна част
Как се доставя
Prandin (репаглинид) таблетки се доставят като неоцветени, двойно изпъкнали таблетки, налични в 0,5 mg (бял), 1 mg (жълт) и 2 mg (прасковен). Таблетките са релефни със символа на бик Novo Nordisk (Apis) и оцветени, за да покажат силата.
| 0,5 mg таблетки (бели) | Бутилки от 100 | NDC 00169-0081-81 |
| Бутилки от 500 | NDC 00169-0081-82 | |
| Бутилки от 1000 | NDC 00169-0081-83 | |
| 1 mg таблетки (жълти) | Бутилки от 100 | NDC 00169-0082-81 |
| Бутилки от 500 | NDC 00169-0082-82 | |
| Бутилки от 1000 | NDC 00169-0082-83 | |
| 2 mg таблетки (праскова) | Бутилки от 100 | NDC 00169-0084-81 |
| Бутилки от 500 | NDC 00169-0084-82 | |
| Бутилки от 1000 | NDC 00169-0084-83 |
Да не се съхранява над 25 ° C (77 ° F).
Пазете от влага. Дръжте бутилките плътно затворени.
Разпределете в тесни контейнери с предпазни затваряния.
Лицензиран съгласно патент на САЩ № RE 37,035.
Prandin® е регистрирана търговска марка на Novo Nordisk A / S.
Произведено в Германия за
Novo Nordisk Inc.
Принстън, NJ 08540
1-800-727-6500
www.novonordisk-us.com
© 2003-2008 Novo Nordisk A / S
Прандин, информация за пациента (на обикновен английски)
Подробна информация за признаците, симптомите, причините, лечението на диабета
последна актуализация на 06/2009
Информацията в тази монография не е предназначена да обхване всички възможни употреби, указания, предпазни мерки, лекарствени взаимодействия или нежелани ефекти. Тази информация е обобщена и не е предназначена за конкретни медицински съвети. Ако имате въпроси относно лекарствата, които приемате или искате повече информация, консултирайте се с Вашия лекар, фармацевт или медицинска сестра.
обратно към: Прегледайте всички лекарства за диабет



